est la science qui a pour objet l’étude des maladies et notamment leurs causes (étiologie) et leurs mécanismes (physiopathologie). La nosologie quant à elle a pour objet la classification des maladies.
La pathologie cardiaque désigne ainsi l’étude des maladies du cœur ; la pathologie du bétail pour parler de l’étude des maladies des veaux, vaches, moutons.

Un accident vasculaire cérébral survient lorsque le flux sanguin rencontre...

L’épilepsie est la maladie neurologique la plus fréquente après la migraine...

Le sommeil est une activité physiologique nécessaire au fonctionnement...

La maladie de Parkinson atteint 2 % de la population après 65 ans, soit...

La maladie d’Alzheimer est la cause la plus fréquente de démences après 65...

Le Département de Neurophysiologie réalise l’ensemble des...

L’électroencéphalogramme (EEG), est un examen permettant d’enregistrer l’activité...

L’électroneuromyogramme ou ENMG est un examen complémentaire...

Appelé polysomnographie ou enregistrement polysomnographique...

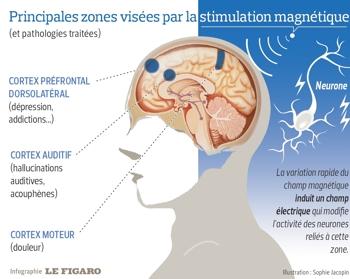
La TMS est une technique dont le potentiel thérapeutique dans...

De plus en plus de personnes s'intéressent aux médecines douces...

L’ostéopathie est une méthode de soins qui s’emploie...
Chez CCMN, nous nous efforçons toujours de vous apporter l’aide qu’il vous faut avec un grand engagement et patiente.